外来診察のご案内
| 外来診療スケジュール | ||||||
| 曜日 | 月 | 火 | 水 | 木 | 金 | 土 |
| 午前 9:00~13:00 |
〇 | 〇 | 〇 12:30まで |
〇 | 〇 | 〇 12:30まで |
| 午後 14:00~17:30 |
〇 | 〇 | ✕ | 〇 | 〇 | ✕ |
受付時間
8:30~17:00 ※水・土は12:30まで
面会時間
8:30~17:00 ※水・土は12:30まで
診療時間
午前
9:00~13:00
午後(月~金)
14:00~17:30
休診日
水・土午後、日、祝祭日
お盆(8/13~8/15)
年末年始(12/29~1/3)
| 外来担当医 | ||||||
| 曜日 | 月 | 火 | 水 | 木 | 金 | 土 |
| 午前 | 猿渡研一 | 宇野暢晃 今石Dr |
阿部勢津子 山崎Dr (循環器) |
成田直子 宇野暢晃 |
宇野克彦 | 成田竜一 内田智久 |
| 午後 | 宇野克彦 | 宇野克彦 消化器Dr. (第2・4 大腸検査) |
休 診 | 宇野暢晃 財前Dr(循環器) |
木下循環器循環器Dr (消化器検査・診察) |
休 診 |
診療は内科・循環器・内分泌・消化器・呼吸器・透析の各専門医が行います。 外来では、患者様に気持ち良く受診していただけるように環境、雰囲気作り、思いやりのある対応ができるように心がけています。
受診の流れ
初診時の手続き・方法
初めて来院される方は、以下のことをお願いいたします。
- 保険証をお持ち下さい。
- どのような具合かを問診表に記入して頂きます。
- 名前をお呼びし、診察室へご案内致します。
- 会計時に診察券をお渡しします。
- 次回の診察から必ず診察券をお持ち下さい。
- 予約制のため、事前にお電話(097-544-7171)にてお問い合わせ下さい。

再診時の手続き・方法
来院2回目以降は、以下のことをお願いいたします。
- 診察券を出されて、ご案内があるまでお待ち下さい。
- 一ヶ月に一度、保険証の確認をさせて頂きます。
- 名前をお呼びし、診察室へご案内致します。
※ 当院では、患者様のご負担をできる限り減らすため、待ち時間を少しでも減らせるよう予約優先制としています。
以下の診察をご希望の方は事前にご連絡ください
※ 以下の診察をご希望の方は恐れ入りますが、お電話(097-544-7171)にて事前にご連絡ください
お見舞いの方
【面会時間】午前10時~午後8時
お見舞いの方は、以下のことをお願いいたします。
- 面会される方はナースステーションのカウンターにある面会名簿にご記入ください。
- 病状によっては面会をお断りする場合があります。
- 感染予防等のため、体調の優れない方の面会はご遠慮下さい。

腎臓病外来
健診等でたんぱく尿、尿潜血、腎機能の障害を指摘されたという方、赤い尿が出たという方、だるさ、むくみや息切れがあるという方はお気軽にご相談ください。
腎臓病は自覚症状が少なく、気づかないまま進行してしまうため早期発見、早期治療が重要です。
まずは、腎臓の病気が何かを調べ治療方針を決めます。
定期受診の際には、看護師による問診にて体調の確認、必要な検査(尿検査・血液検査・画像検査)を行い、診察にて担当医から分かりやすく説明を行います。
食事の内容についても、必要に応じて管理栄養士が具体的な話をします。
特色
- 腎臓病初期~透析までの一連の治療を行っています。
- 腎生検も当院で実施しております。
- 独自に作成した「腎臓病治療マニュアル」を使って、患者様に腎臓病についての知識を身につけるお手伝いをさせていただいています。
- 腎臓病初期~透析までの一連の治療を行っています。
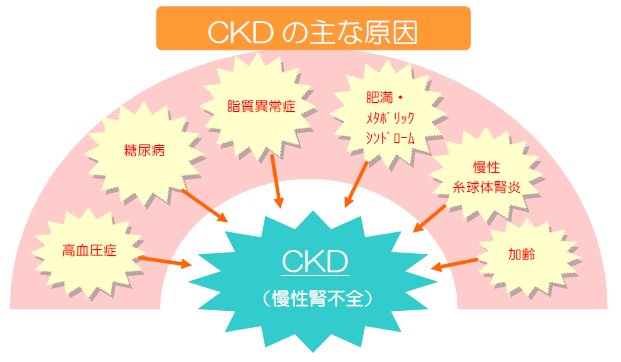
慢性腎臓病(CKD)とは?
CKDとは、自覚症状がないまま腎機能が低下している状態や、たんぱく尿などの腎障害が3ヶ月以上続くことをいいます。
治療をせずに放置しておくと、やがて透析が必要な末期腎不全に陥る危険性が高まります。
現在、日本には約1,330万人のCKD患者がいるといわれています。
これは、成人の約8人に1人にあたる数で、“新たな国民病”ともいわれています。
CKDになると、心筋梗塞や心不全、脳梗塞などの血管系合併症のリスクも高くなります。
早期の段階からしっかりと治療していくことが大切です。
CKDの定義
① 腎障害・・・たんぱく尿が出ている(0.15g/日以上)
② 腎機能の低下・・・糸球体ろ過量(GFR)が60ml/分/1.7㎡未満※1
※1 健康な人の腎機能を100%とした場合、60%以下になるという意味になります
※上記の項目の①②両方、または、どちらかが3ヶ月以上続くと診断されます。
CKDの病期ステージ
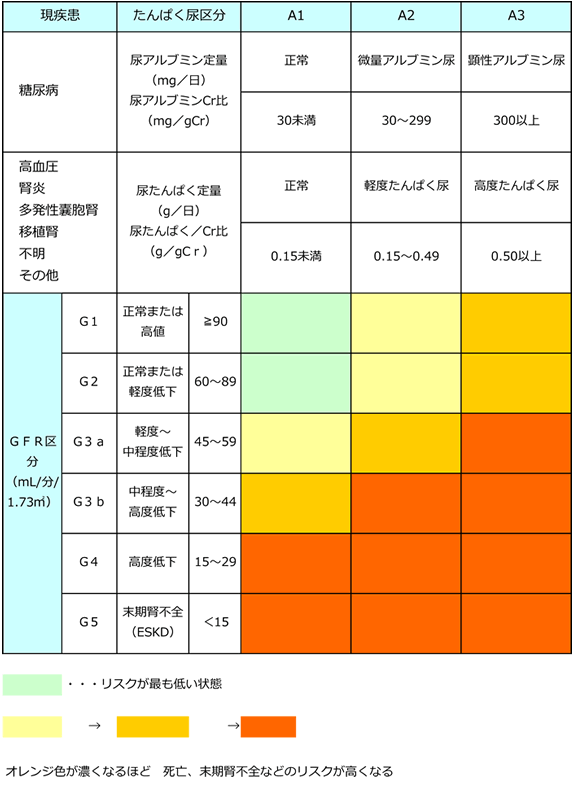
- GFR区分は、血清Crと年齢、性別から算出した腎臓の機能(eGFR:推定糸球体ろ過量)で行います。
- CKD重症度分類は原疾患・GFR区分、たんぱく尿区分にて判定します。
腎臓病の検査の流れ
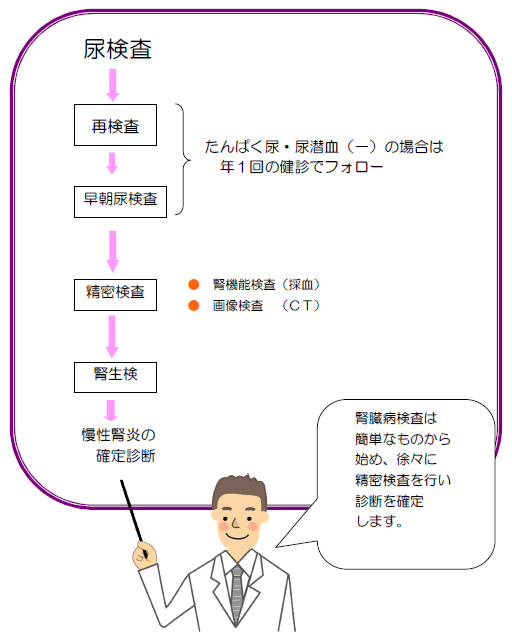
主な検査
尿検査
- 尿にたんぱく質や血液が漏れ出ていないかを調べます。ただし、発熱や激しい運動などでもこれらが出ることもあるので、繰り返し検査する必要があります。
- 安静が保たれる早朝に尿を採取してもらい持参する検査(早朝尿検査)を行います。
- 1日の全ての尿を貯めて、その一部を持参していただく(24時間蓄尿検査)も必要に応じて行います。尿の成分を調べることで、1日に食べた蛋白の量や塩分、カリウム、リンなどの量も知ることができます。
血尿の場合
①血尿とは?
- 何らかの原因で、尿に赤血球が混じった状態です。
- 目に見えてわかる“肉眼的血尿”と、目に見えず顕微鏡で見て初めてわかる“顕微鏡的血尿”があります。
②血尿といわれたら?
- どのような時に血尿が出るのかを調べるために、早朝尿(安静時)や活動後など色々な状況で繰り返し尿検査をして経過をみます。
③どのような病気の時に血尿が出るの?
- 内科的な病気で代表的なものは、急性および慢性の糸球体腎炎です。
- 血尿だけの場合は、腎臓病のほかに泌尿器の病気(尿路結石、尿道の奇形、癌など)でも現れます。
たんぱく尿の場合
①たんぱく尿とは?
- たんぱく尿は、たんぱくが尿に漏れ出てくる状態です。
- 体を動かした後に出る起立性または運動性たんぱく尿と、病気が原因となる病的なたんぱく尿があります。
②どうしてたんぱく尿が出てくるの?
- たんぱくは体にとって大切な構成成分ですから、健康な人の尿には、ほとんど出てきません。しかし、腎臓に病気が起きると、ろ過機能がうまく働かず尿に漏れ出てくるようになります。
③どのような病気の時にたんぱく尿が出るの?
- 一番代表的なものは、慢性糸球体腎炎です。
- 高血圧や糖尿病などの生活習慣病も腎臓を傷め、たんぱく尿が出ます。
血尿とたんぱく尿の両方がある場合
- 病気の確定診断のため腎生検をし、適切な治療を受けることが大切です。
血液検査
腎臓の働きをチェックします。
主に腎機能が悪化すると上昇するCr(クレアチニン)の値をみます。
また、軽度~中程度の腎機能障害でも上昇し、早期診断に有用なシスタチンCの値も調べます。
画像診断
超音波検査や腹部CTなどで、腎臓の形、大きさや合併症(腫瘍や結石など)の有無を調べます。
腎生検
病気の確定診断のため、腎臓の組織を一部とり、顕微鏡で調べる検査です。 最適な治療法を決定する上で欠かせません。
方法
- 背中から穿刺針を刺して、腎臓の組織を採取します。
- 穿刺前は局所麻酔が行われ、超音波装置でみながら腎臓の位置や大きさが確認されます。
検査後の安静
- 入院期間は7日間程度です。
- 腎臓に針を刺した後は、圧迫して止血を行いますが、その後も安静が必要です。
- 2~3週間は、腹圧を掛ける動作や、激しい運動は避けてください。
治療方法
- 治療の目的は、病気の進行を遅らせ透析の必要な末期腎不全にならないことです。
そのためには、病気の進行具合に合わせた食事・運動・薬物療法を患者様自身に気をつけていただく必要があります。
①薬物療法
- 血圧を調整する・・・・降圧剤・利尿剤(ディオバン・カルブロック・アムロジン・コリネールラシックス・フルイトラン・アルダクトンなど)
- 老廃物を追い出す・・・経口吸着炭素製剤 (クレメジン)
- 血液をつくる司令官・・・エリスロポエチン製剤 (ミルセラ・ネスプ)
- 体液の調整をする・・・カリウム・リン吸着薬(カルタン・炭酸Ca・アーガメイトゼリー・ケイキサレート・重曹)
- 強い骨をつくる・・・・骨・カルシウム代謝薬(ロカルトロール・アルファロール・アスパラCAなど)
②食事療法
- 塩分の制限・・・(1日6g未満)
- たんぱく質の制限・・・(魚・肉・大豆製品など)
- エネルギーの確保
- カリウムの制限・・・(果物・生野菜など)
- リンの制限・・・(牛乳・チーズなど)
- 適度な水分摂取
③日常生活
- 過労を避ける
- ストレスをためない
- 過度の運動は避ける
- 禁煙する
- 過度の飲酒は避ける
- 適正体重を維持する
CKD自己管理のポイント
① 腎機能の把握:腎臓の検査を定期的に受けましょう
② 血圧管理:130/80mmHg未満
③ 食事管理:減塩・・・・1日6g未満 / たんぱく質・カリウムの制限
④ 体重管理:標準体重(kg)=[身長(m)]×[身長(m)]×22を保つ
⑤ 禁煙:CKD進行を抑えるためには、まず禁煙することが重要です。
⑥ 血糖管理:HbA1c 6.9%未満

糖尿病外来
糖尿病の治療の目標は、血糖を良好にコントロールすることで、神経障害や網膜障害、腎症、動脈硬化、心筋梗塞、脳梗塞などの様々な合併症を起こさないようにすることです。 自覚症状がないことが多いため、定期的に血糖値やHbA1C(ヘモグロビンエーワンシー)を測定し血糖コントロールの確認をする必要があります。 状態にあわせた食事指導、運動療法の指導と同時に、内服薬・インスリンなどによる薬物療法を併用して行い、自宅でも継続した加療を行っていく事が出来るようにしています。 早期に発見し、継続して治療を行って合併症を予防しましょう。
診療内容
- 健診で血糖値の異常を指摘された方などに、糖尿病の有無を診断する検査を行ないます。
特色
- 毎回検尿と血液検査(血糖値、HbA1c等)を行います。
当日その結果を見て糖尿病専門医による診察・治療を行っています。 - 食事の内容の相談や疑問には管理栄養士が栄養相談を行っています。
1.糖尿病ってどんな病気?
糖尿病とは、血糖値を下げるホルモンであるインスリンの働きが十分でなかったり、インスリンの量が不足してブドウ糖が体内で上手く利用されずに血糖値が高くなった状態です。糖尿病には大きく分けて2種類の型があります。
1型糖尿病
インスリンを作る膵臓の細胞が何らかの原因で破壊され、インスリンが分泌されなくなることにより起こる糖尿病です。小児や若い人に多く、インスリンの注射が必要です。
2型糖尿病
過食、肥満、運動不足、遺伝、飲酒、喫煙、ストレスなどの複数の要因が重なることによって、インスリンの分泌が少なくなること、またはインスリンの働きが低下することによって起こる糖尿病です。日本人のほとんどが2型糖尿病です。
糖尿病の症状
このようなことはありませんか?
※自覚症状がない方も多いですが、当てはまることがあればご相談下さい。
- 健診で「糖尿病予備軍と言われた」
- いつも体がだるく、疲れやすい
- 傷が治りにくい
- 手足がしびれる
異常にのどが渇き、飲み物を沢山飲む。
- 食べているのに体重が減ってきた
- 尿の量と回数が増えた
- 足がつる
2.糖尿病の検査について
血液検査
- 血糖値
血液中に含まれるブドウ糖の濃度のことで、1dL(1デシリットル:100cc)の血液に何mgのブドウ糖が含まれているか、という数値で表します。血糖値は食事によって大きく変動するため、検査のタイミングによって、以下のようにいくつかの種類があります。
- 空腹時血糖値
- ブドウ糖負荷試験後の血糖値
- 食後2時間血糖値
- 随時血糖値
- HbA1c
過去1~2カ月間の血糖値の平均を反映します。
受診した日の血糖値が正常でも、HbA1cの値が高ければ、過去1~2カ月間の血糖コントロールは良くなかったことになります。
血糖値とともに血糖コントロールの状態を知ることができ、診断と治療効果の判定の両方に用いられます。
尿検査
- 尿糖
尿糖とは血液中の糖が尿中に排泄された糖のことです。血液中の糖は腎臓で体に再吸収されますが、血糖が異常に増加して限界(腎臓の閾値)を超えると、尿に排泄されます。一般的に、血糖値が160~180mg/dLを超えると尿に糖がでてくるといわれています。
- 尿中アルブミン
尿の中の非常に微量なアルブミン(たんぱく)を、高感度の検査法で見つけ出すため、早期の腎症を見つけるのに有効です。通常のたんぱく尿検査が陽性になったり、体にむくみが出るのは腎症がかなり進んでからです。
ブドウ糖負荷試験
- 75gOGTT
検査前に10時間以上絶食してから75gのブドウ糖を服用し、服用2時間後まで30分おきに血糖値の変動やインスリンの量を調べる検査です。空腹時血糖値は正常でも食後の血糖値が高くなる隠れ糖尿病を発見することができます。
動脈硬化の検査
- ABI(足関節上腕血圧比)
足首と上腕の血圧を測定し、その比率を計算します。動脈硬化(血管の老化など)の程度や早期血管障害を検出することができます。
- 頚動脈エコー
首の動脈のエコー(超音波検査)で、動脈硬化の程度をみます。全身の動脈硬化の程度を予測することができます。
2.糖尿病の検査について
糖尿病の一番怖いところは、進行すると生命に関わる重大な合併症を引き起こすところです。糖尿病と診断されたのにきちんと治療を行わず放置したり、血糖値を上手くコントロールできない状態が続くと、全身に悪影響が起こり、様々な合併症が引き起こされます。
①糖尿病性神経障害
合併症の中で最も発症頻度が高いといわれています。高血糖が続くことより神経が障害されるために起こります。手足のしびれや痛みを感じる抹消神経障害と、便秘や下痢、立ちくらみなどの症状が起こる自律神経障害があります。
②糖尿病性網膜症
失明の原因の第一位になっています。高血糖が続くことにより、網膜の血管が傷害され、目のかすみ・視力低下などが現れ、症状が進むと失明してしまうこともあります。そうならないために定期的な眼科受診が重要になります。
③糖尿病性腎症
高血糖が続くことにより腎臓の血管が障害され、腎機能が低下し腎不全へと進行し、末期の腎不全になると血液透析が必要になります。糖尿病性腎症は、自覚症状のないまま、じわじわと進行していきます。
当院では、早期の腎症を発見するために 微量アルブミン尿検査を定期的に行なっています。
④脳梗塞
脳の血管が細くなったり、血管に血栓(血のかたまり)が詰まったりして、脳に酸素や栄養が送られなくなるために、脳の細胞が障害を受ける病気です。死亡率も高く、幸いに一命をとりとめたとしても、後遺症が起こることがあり手足の障害のため寝たきりとなることも少なくありません。
⑤心筋梗塞
心臓の筋肉に酸素や栄養を供給している血管が細くなったり、詰まったりして、心筋が障害を受ける病気です。心筋が虚血状態に陥っても壊死にまで至らない前段階を狭心症といいます。早い段階で治療をしないと死亡率が高いです。
4.糖尿病の治療について
治療は基本的に食事療法、運動療法、薬物療法の3つを組み合わせて行います。
これらはどれも重要ですが、なかでも食事療法は治療の基本となります。
①食事療法
糖尿病は食事からとった栄養が変化したブドウ糖が血液中に多くなる病気です。したがって、食事の量や栄養素の配分を調節することにより、血糖をコントロールすることができます。適正なエネルギー量の食事をとり、1日3食バランスよく規則正しい食事を取る事が重要です。適正なエネルギー量は、性別、年齢、運動量によって異なりますので、医師から指示されたエネルギー量を守りましょう。
②運動療法
運動療法は、糖尿病のさまざまな症状を改善し、さらに動脈硬化の予防などの点でも効果があります。しかし、進行した合併症がある時には、運動によって病状を悪化させてしまうこともあるため、医師と相談し、自分に合った運動療法を行いましょう。
急に激しい運動を行ったりするのではなく、有酸素運動(散歩、水泳、ジョギング)などの無理せず続けられる運動を少し汗ばむ程度の運動量で週に3~5回、20分以上、食後1~2時間に行うのが効果的です。
③薬物療法
食事療法と運動療法を行っても血糖コントロールが不十分な場合、薬物療法を併用します。経口血糖降下剤(内服薬)とインスリン注射薬、またインスリン以外の注射薬があり、血糖値の変動を見ながら内服薬を変更したり、インスリン注射薬と飲み薬を一緒に併用するなど医師の指示により薬を調整していきます。
- 糖尿病の治療には定期的な受診と生活習慣の改善が大変重要になります。放置すると生命にかかわる重大な合併症を引き起こす恐れもあるため、健診で血糖値を指摘された方は早めに受診し、検査することをおすすめします。
消化器外来
食道・胃・十二指腸・小腸・大腸などすべての消化管と、肝臓・膵臓・胆嚢・胆管などを含めた消化器の病気をみています。
病気の種類も良性の潰瘍から悪性のがん、また緊急性を要する膵炎や消化管出血から、経過の長い慢性肝炎や肝硬変のようなものまで非常に多彩です。
当院の内視鏡検査の特徴
- 静脈麻酔による無痛検査も可能です
- 最新機器による精度の高い検査を実施しています
- 内視鏡自動洗浄消毒装置を使用し、高レベルの洗浄・消毒を行うことで感染の防止に努めています
胃内視鏡検査(胃カメラ)
胃内視鏡検査は内視鏡(カメラ)で食道・胃・十二指腸まで直接見ることができ、異常が疑われる部位があれば、その場で組織検査をすることができます。
組織検査は、内視鏡を通して小さな組織片を痛みなく採取することができ、結果は1週 間~10日程で分かります。
胃部症状がなくても、一年に一度は検査をされることをお勧めします。
検査で分かる病気
- 食道疾患
– 逆流性食道炎や食道炎、食道潰瘍、食道がん、食道静脈瘤、など - 胃疾患
– 急性胃炎、慢性胃炎、胃潰瘍、胃がん、胃粘膜下腫瘍、胃ポリープなど - 十二指腸疾患
– 十二指腸潰瘍など
内視鏡システムEVIS LUCERA ELITE
検査の流れ
原則、予約制です。 口からと鼻からを選べます。
※カメラの先端部外径5mmと細いカメラを使用しています。
検査前日
- 前日の食事は21時までに済ませてください。
- 夕食は消化の良いものにしてください。
- お水、お茶は寝る前まで結構です。
- 事前に服用中のお薬を中断する場合もありますので、服用中の薬がある方は、お知らせください。
検査当日の朝
- 朝から絶食です。
- 服用中の薬は一部を除き、当日の朝の分は中止いたします。
詳しくは当院までお問い合わせください。
来院後
- その日の体調確認をします。
- 喉に麻酔をかけます。
- ご希望の方には、喉の麻酔の他に軽い鎮痛剤(少し眠くなる薬)を使って、楽に検査を受けていただくこともできます。
- 内視鏡室のベッドに横になり、10分程で検査は終了します。
検査後
- 組織検査を行った場合、止血剤の点滴を30分程受けていただきます。
- 鎮痛剤の注射をされた方は、薬の影響が弱まるまでしばらく休んでいただきます。
- 結果説明を行い、症状・所見に応じて薬が出ます。
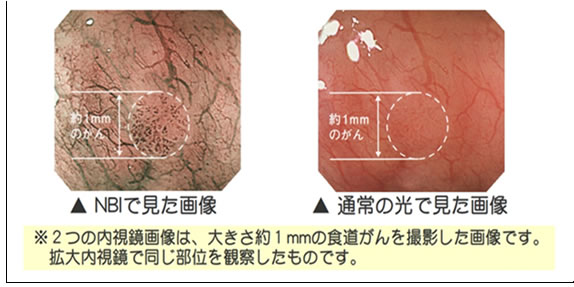
NBI検査 ・・・・・・・・ 当院では、がんの早期発見につながる 新しい内視鏡技術NBIを導入しています。
がん細胞は、血管から栄養を補給して増殖するため、がんの始まりには近くに小さな血管が集まりやすくなります。
NBIは、こうした特徴に強く反応する特殊な青い光を照らして、観察を行う技術です。
初期がんの特徴的な変化をわかりやすく照らし出せ、通常の光での観察より早期発見につながりやすいといわれています。
※検査途中にボタン一つで切り替えることが出来るため、受け方は通常の内視鏡検査と全く同じです。
また、対象部位も「食道・胃・十二指腸・大腸・気管支」と幅広い領域で使用できます。

検査予約について
検査日:火曜日・金曜日
その他の曜日、時間帯はご相談ください
健診で再検査になった方は、健診時のデータ、再検査用紙を持参してください
胸やけ、つかえ感、胃の痛みなどの症状がある方、または胃がんなどがご心配な方、ご家族に胃の病気がある方などはお気軽にご相談ください。
ピロリ菌除菌治療について
ピロリ菌とは?
- ピロリ菌は、胃に長年住み着いており、そこにストレスが加わって胃癌や胃潰瘍を引き起こす『やっかい者』です。5歳位までの幼児期に感染し、保菌者は日本人の約半分、6000万人にも達します。
- 胃癌でなくなる人は毎年5万人、発症者の98%がピロリ菌感染者です。中でも、高血糖・喫煙者・塩分を多くとる方は、発がん性の危険性が3倍~11倍と高くなるともいわれています。
検査方法
◇抗体検査(尿・血液)
血液や尿を採取して、ピロリ菌に対する抗体の有無を調べます。
◇尿素呼気試験
検査用のお薬を飲み、20分後吐き出された息(呼気)を調べます。
◇便中抗原検査
便を採取して調べます。
※検査だけの場合は、保険適用されません。
胃カメラを省略してピロリ菌の検査だけしたい場合は、検査費は全額自己負担になります。(半年以内に他院や、検診にて胃カメラをされていれば保険適用できます。
ピロリ菌 除菌治療の方法
① 2種類の抗生物質と胃酸を抑える薬を1日2回、1週間飲むだけです。
80%の人は除菌に成功します。
※この期間中、喫煙・飲酒をすると成功率が半分になると云われていますので必ず禁煙・禁酒をしてください!!
※また、薬を1回でも飲み忘れると、除菌率が低下します。特に2回続けて飲み忘れた場合は成功率がかなり下がるため飲み忘れないように、注意してください。
② 内服終了後から2ヶ月後、胃カメラか呼気の検査で除菌が出来たか確認します。
③ 再除菌が必要な場合には、薬の種類を変えて2回目の除菌薬を飲みます。
除菌率は97%に上がりほぼ全員が除菌できます。
ピロリ菌除菌スケジュール

大腸内視鏡検査(大腸カメラ)
大腸内視鏡検査は内視鏡(カメラ)で大腸を直接見ることができ、異常が疑われる部位があれば、その場で組織検査をすることができます。
組織検査は、内視鏡を通して小さな組織片を痛みなく採取することができ、結果は1週 間~10日程で分かります。
また、ポリープなどをその場で切除することも可能ですが、ポリープ切除後は一泊入院をしていただきます。
検査でわかる病気
大腸がん・大腸ポリープ゚・炎症性腸疾患(クローン病や潰瘍性大腸炎など)、過敏性腸炎、虚血性腸炎、偽膜性腸炎、肛門疾患(痔核、裂肛、痔瘻)など。
検査の流れ
- 原則、予約制です。
検査でわかる病気
- 前日の食事は、1日消化の良いものを軽く食べるくらいにし、21時までに済ませてください。(検査食も販売しております)
- お水、お茶はしっかりとっていただいて結構です。
- 21時に下剤を服用します。
検査当日
- 朝から絶食です。
- 服用中の薬は一部を除き、当日の朝の分は中止いたします。
来院後
【 午前 】
- 8:30頃来院していただき、体調確認を行います。
その後、病棟の個室に移動してから大腸洗浄液(ニフレック)を服用しお昼までに大腸内を(固形物がなくなるまで)洗浄します。
【 午前 】
- 検査着に着替え、水分補給のための点滴を開始します。
- 内視鏡室のベッドに横になり、腸の蠕動を抑制する薬、鎮痛剤、鎮静剤を使用します。
検査・治療 個人差はありますが、15分程で検査は終了します。
検査後
- 点滴が終了するまでしばらく休んでいただきます。検査説明を行い症状所見に応じて薬が出ます。 ポリープ切除をされた方は一泊入院となります。
検査予約について
原則、予約制
検査日:火曜日
その他の曜日はご相談ください
健診で再検査になった方は、健診時のデータ、再検査用紙を持参してください
前処置薬のお渡しがありますので、検査前に一度はご来院していだたく必要があります
大腸がんなどがご心配な方、ご家族に大腸の病気がある方などはお気軽にご相談下さい。
大腸3D-CT検査(CTコロノグラフィー:CTC)
大腸3D-CT検査とは
肛門から炭酸ガスを注入し大腸を拡張させ、最新のマルチスライスCT装置で撮影する検査法です。
大腸がんや大腸ポリープを見つけることができます。
大腸内視鏡検査のように内視鏡を入れたり、注腸X線検査のように肛門からバリウムを注入したりしなくても、あたかも大腸を内視鏡で観察したり、X線写真を撮ったかのように調べることができます。
他の大腸検査法と比較して、苦痛がなく短時間で大腸を検査する事が可能です。
欧米では大腸3D-CTの普及が進んでおり、大腸がん検診への応用が一般的になっています。
内視鏡検査と同じような画像を得ることができることから、「バーチャル大腸内視鏡」や「CTコロノグラフィー(CTC)」とも呼ばれます。
大腸CT検査の実際
① 検査前日の朝来院していだたき、造影剤入りの下剤を持ち帰り、消化の良い食事とともに飲んで腸の中をきれいにしていただきます
② 検査当日は、朝から絶食です。造影剤入りの下剤と適度な水分を飲んでいただきます。午前中に来院していただき、検査着に着替えて検査室(CT室)に入り、検査台に横になります
③ 細いチューブを肛門から数センチ入れ、炭酸ガスを注入して大腸を膨らませます
④ CT検査をします。あお向けと右横向きで、それぞれ約10秒間撮影を行います
⑤ チューブを抜き検査終了です
⑥ 後日、検査結果説明に来院していただきます
大腸内視鏡検査との比較
| 大腸CT検査 | 大腸内視鏡検査 | |
| 長所 |
|
|
| 短所 |
|
|
大腸CT画像
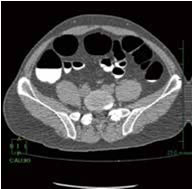
断層画像
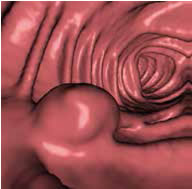
仮想内視鏡像
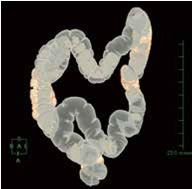
仮想注腸像図
大腸内視鏡画像
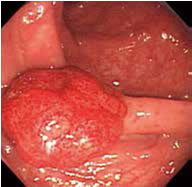
大腸CTをおすすめする方
- いままで大腸内視鏡検査が怖くて受けておられない方
- いままで大腸内視鏡検査を受けたことがあり、苦痛だった方
- 検便で潜血反応陽性だったが精密検査をためらっている方
- 腸が長い、癒着している、腹部・婦人科の手術歴がある、などで大腸内視鏡検査が困難な方
検査予約について
予約制
検査日:火曜日・水曜日・金曜日
健診で再検査になった方は、健診時のデータ、再検査用紙を持参してください。
大腸CT検査は、大腸内視鏡検査に置き換わるものではありません。これまで大腸の検査をためらってきた方々の選択肢のひとつとなり、大腸検査の受診率向上、早期発見治療により大腸がんで亡くなる人がもっと減ることを願っています。 ためらっている方は、ぜひ一度ご相談にいらしてください。
腹部超音波検査
この検査では、胃・腸管から肝臓、腎臓、膵臓、胆嚢、脾臓など各臓器の腫瘍(がんなど)性の病気、炎症、脂肪肝、胆嚢ポリープ、胆石、腎のう胞、腎結石、尿管・膀胱結石、前立腺肥大、子宮筋腫、卵巣のう腫などがわかります。大きさ・深さ・形・血流・炎症についても情報が得られます。
検査部分に空気があると診断しにくいという欠点がありますが、放射線を使用しないので、被爆の心配はありません。また痛みなどの苦痛もありません。検査時間は部位によって異なりますが、通常5~10分くらいです。
肝外来
月に一度、肝臓専門医の診察を行っております。(完全予約制、第2土曜日)
B型肝炎・C型肝炎、脂肪肝、慢性肝炎、肝硬変、アルコール性肝障害、肝癌、また肝臓と関連性の高い胆のうや膵臓の病気についての専門的な診療、検査、相談をお受けしています。
肝臓は、沈黙の臓器と呼ばれ、かなり病気が進行していても、自覚症状がほとんど出てきません。
だからこそ、肝臓は、専門家による定期的なフォローが大切です
肝機能異常を指摘されたことのある方は、症状がないからといって放置せず、肝臓外来を受診し医師の診察を受けましょう。
完全予約制ですので、事前に一度ご相談ください。
胃内視鏡検査(胃カメラ)
- 火曜日(午前・午後)
- 金曜日(午前・午後)
- 第2土曜日(午前)
※第2土曜 火・金曜は8:00より内視鏡検査開始
胃透視検査 大腸透視検査
- 火曜日(午前)
- 金曜日(午前)
大腸内視鏡検査(大腸カメラ)
- 火曜日(午前・午後)
- 第2土曜日(午前)
ヘリコバクター・ピロリ菌検査
- 月曜日~土曜日
一般外来
風邪、インフルエンザ、頭痛、発熱、胃腸炎、膀胱炎などの急性疾患から、生活習慣病(高血圧・糖尿病・脂質異常・痛風・高尿酸血症など)や、花粉症などのアレルギー疾患まで内科全般に対応しております。
「何科に行ったらいいのかわからない」というような場合でも、まずは一般内科にご相談ください。高度な医療が必要な場合には、医療連携機関へのご紹介も行っております。
こんな時にはご相談を
- 発熱、のどが痛い、頭痛、咳、痰
- 胃が痛い、胃もたれ、気分が悪い、吐いた
- お腹が痛い、下痢・便秘をしている
- 排尿時に痛みがある、残尿感がある、尿の回数が多い
- めまいがする
- 急激な体重の増減があった
- 血圧が高い
- 脂質異常(コレステロールや中性脂肪が高い)
- 糖尿病、のどが異常に渇く
- 痛風、尿酸値が高い
- 花粉症
- 健診で再検査・精密検査が必要と言われた
- 入学・就業時の健康診断
・・・など
呼吸器外来
- 風邪がなかなか治らない(長引く咳、しつこい痰)
- 階段で息が上がり疲れやすい
などの症状はありませんか?
当科では必要な検査【胸部X線・胸部CT・肺機能検査・喀痰検査など】を行うことで肺炎・気管支炎・慢性閉塞性疾患(COPD)などの呼吸器全般の診断・治療を行っております。
お気軽にご相談ください
睡眠時無呼吸症候群
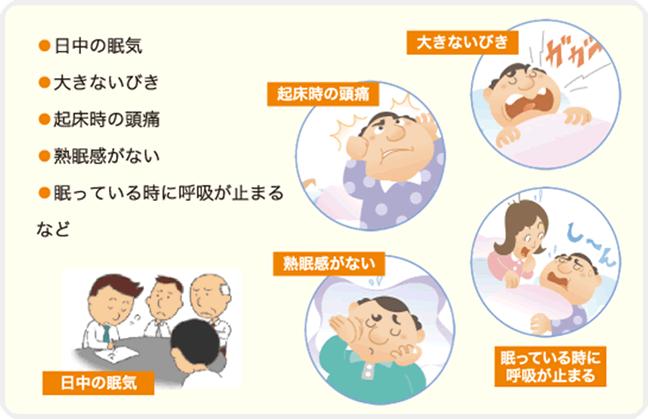
このような症状はありませんか?
- 日中の眠気
- 大きないびき
- 起床時の頭痛
- 熟睡感がない
- 眠っている時に呼吸が止まる
など
当科では、眠っている間に何回も呼吸が止まってしまう睡眠時無呼吸症候群(SAS)の検査を行うことができます。
まず簡易検査を行い、そこで精密検査が必要であれば一泊入院しFullPSG検査を行います。
様々なセンサーを体に取り付け、実際の睡眠の質(眠りの深さや分断の状態)の評価をします。
この検査でSASと診断された方は、治療対象となります。
関連サイト:無呼吸ラボ
http://mukokyu-lab.jp
禁煙外来
「今まで何度もチャレンジしたけど、やめられない」
「長年吸ってるから、今さらやめても・・・」
禁煙を始めるタイミングに遅すぎることはありません。
タバコを止めると、まず血圧や呼気中、血液中の一酸化炭素濃度が回復し始めます。
数ヶ月後には、心機能・肺機能が改善し、咳や息切れもなくなります。
5年後には心筋梗塞や脳卒中、狭心症のリスクが吸わない人と同じレベルになります。
10年後には肺がんによる死亡率が喫煙者の半分になり、口腔がん、咽頭がん、食道がんなどのリスクが低下します。

やめたいあなたをサポートします!
当院では、禁煙をご希望の患者さんに問診をし、依存度を調べます。
そして、一定の条件を満たせば、保険を使って禁煙治療を行うことができます。
禁煙補助薬を使うと、自力で禁煙する場合に比べて、禁煙成功率が約3~4倍高まるだけでなく離脱症状を抑えながら比較的楽に禁煙できます。
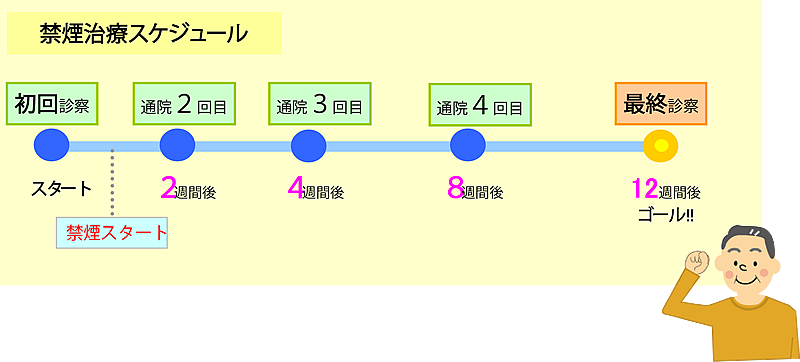
お薬(チャンピックス)が処方され、12週間かけて服用状況、喫煙本数、体調などを記録していきます。その間、定期的に診察を受けて、ニコチン依存度がどれくらい低下したかを観察しながら最終的に禁煙へ到達できるようになっています。
始めからいきなり禁煙はせず、徐々にタバコの本数を減らしながら禁煙できるため、無理せずにタバコをやめることができます。
一緒に禁煙に取り組みませんか?
費用について
チャンピックス使用で自己負担3割の場合・・・12週間、計5回の診察で約18,000円です。
循環器外来
大分医大の循環器専門の医師が診察をしています。
(外来:毎週水曜・午前中のみ)(心エコー:毎週木曜・午後のみ)
狭心症・不整脈をはじめとする、循環器疾患を有する方の診察はもちろんのことですが、「胸の痛み」「動悸」「失神」などの症状がある方も一度ご相談下さい。
検査
- 心電図
心臓は筋肉でできた臓器で、その筋肉にかすかな電気が流れて拍動が起こります。こうした心臓の電気的活動をみるのが心電図で、心臓検査の基本です。両手足と胸にいくつかの電極をつけ、検査します。 - 胸部X線
健診などでも行われ、X線検査の中では最も一般的なものです。循環器では心臓の大きさや、形、肺に水がたまっていないかなどをみます。 - 血液検査
血液から非常に多くの情報を得ることができます。心臓や血管に関わる値のほか、様々な項目をみます。 - 負荷心電図
狭心症の発作が起こっていない時は、正常な人と違いが分かりません。狭心症の症状は、運動により心臓に負荷をかけることで起こりやすくなります。運動をして頂いた後に行う心電図検査です。 - 心臓超音波検査
心臓の大きさ、形、心臓の壁の厚さ、実際に動きに加え、血液の流れ方などもみます。 - ホルター心電図
24時間の心電図を記録することで、日常生活で一時的に不整脈や心筋虚血が起きるかどうか、あるいは症状が心臓に起因するのかどうかが分かります。

訪問看護
リハビリテーション科
当院のリハビリテーションでは血液透析や糖尿病などの長期の治療が必要な患者様に対して、体力の維持・向上を目的とした運動の実施指導を行います。また、外来でのリハビリ・入院でのリハビリともに対応しており、脳血管疾患・整形疾患・呼吸器リハビリにおける急性期から回復期・維持期まで様々なリハビリを提供しています。
主な対象疾患:
脳梗塞による麻痺、背中・腰の圧迫骨折、膝・腰の変形による痛み、首・腰のヘルニア、各種骨折・手術後の体力低下、パーキンソン病など
受付時間 月曜日~金曜日 8:00~17:00
土曜日 8:00~12:30
日曜・祝日 休診
施設基準 運動器リハビリテーションⅡ
呼吸器リハビリテーションⅡ
脳血管リハビリテーションⅢ
スタッフ数
担当医師1名、理学療法士2名、作業療法士1名、あん摩指圧マッサージ師1名、リハビリ助手1名
物理療法・運動器具紹介
マイクロ波 赤外線 ホットパック エルゴサイザー 渦流浴 頸椎・腰椎牽引 干渉波 滑車 メドマー
- 心電図
心臓は筋肉でできた臓器で、その筋肉にかすかな電気が流れて拍動が起こります。こうした心臓の電気的活動をみるのが心電図で、心臓検査の基本です。両手足と胸にいくつかの電極をつけ、検査します。 - 胸部X線
健診などでも行われ、X線検査の中では最も一般的なものです。循環器では心臓の大きさや、形、肺に水がたまっていないかなどをみます。 - 血液検査
血液から非常に多くの情報を得ることができます。心臓や血管に関わる値のほか、様々な項目をみます。 - 負荷心電図
狭心症の発作が起こっていない時は、正常な人と違いが分かりません。狭心症の症状は、運動により心臓に負荷をかけることで起こりやすくなります。運動をして頂いた後に行う心電図検査です。 - 心臓超音波検査
心臓の大きさ、形、心臓の壁の厚さ、実際に動きに加え、血液の流れ方などもみます。 - ホルター心電図
24時間の心電図を記録することで、日常生活で一時的に不整脈や心筋虚血が起きるかどうか、あるいは症状が心臓に起因するのかどうかが分かります。
外来リハビリ
病気や怪我などで入院し、退院した後も継続してリハビリが必要な方に実施します。また、進行性疾患の機能維持を目的としたリハビリや、慢性の運動器・脳血管の病気に対してもリハビリを行っています。
受付時間
月曜日~金曜日 8:00~17:00
土曜日 8:00~12:30
日曜・祝日 休診

外来リハビリの様子

立つ、座る、歩く、寝返りなどの日常生活の基本的な動作ができるようにリハビリをします。

食事をする、服を着る、トイレに行くなどの日常生活の応用的な動作ができるようにリハビリをしていきます。
入院リハビリ
病気や怪我により入院し動けなくなった・家での生活が困難になった患者様が在宅復帰できるようにリハビリしていきます。
また、入院中の治療で寝たきりや体力が落ちるのを予防することも目的としています。
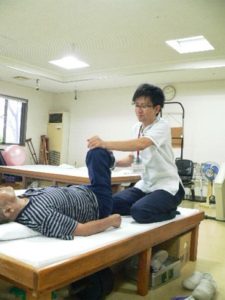


家屋調査や自宅での動作確認。ケアマネジャーらと相談し退院後の在宅生活が安全に送れるよう福祉用具の利用を検討します。
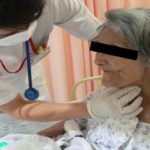
飲み込むことが難しく食事できない方に対しての嚥下訓練もしています。



